
背景
无症状者中尿液细菌生长很常见(无症状菌尿-ABU),并且与共生菌落相一致。临床研究表明,ABU可以预防有症状的UTI,因此只有在证明对患者有益的情况下,才应进行ABU的治疗,以避免选择性抗菌药物耐药并且避免消除潜在的保护性ABU菌株的风险。本文为临床医生确定何时,应该或不应该治疗ABU提供参考。
流行病学、病因学和病理生理学
在绝经前的健康女性中,估计有1-5%存在无症状菌尿。在其他健康的老年女性和男性中增加到4-19%,在糖尿病患者中比例为0.7-27%,在孕妇中为2- 10%,在住院的老年人群中为15-50%,在脊髓损伤患者中为23-89% 。年轻男性的无症状菌尿是不常见的,但当检测到时,必须考虑慢性细菌性前列腺炎的存在。根据存在的危险因素不同,ABU中细菌谱与非复杂或复杂的UTI中发现的菌种相似。
诊断评估
无症状菌尿中ABU的定义是:女性的连续两次中段尿标本显示细菌生长≥105 cfu / ml,男性单次尿标本即可认为存在真正的菌尿。在男性或女性单次导管标本中,细菌生长可以低至102 cfu / ml。若无特别说明,则不必进行膀胱镜检查和/或上尿路造影。若检测到产生产脲酶的细菌(即奇异变形杆菌)持续生长,则必须排除尿路结石的形成。对于男性,必须进行直肠指检(DRE)以检查前列腺疾病的可能性。
证据汇总
系统查询从2000年1月至2016年11月的文献,共确定了3,582个标题,224个标题进行全文检索,其中50个被纳入研究。对于妊娠、在泌尿外科手术之前、绝经后妇女和老年住院患者的亚组,仅包括来源于RCT的数据,并对其进行Meta分析;对于其他亚组,非RCT研究数据也包括其中。系统评价未涵盖以下患者人群:免疫功能低下的患者;念珠菌患者;功能障碍和/或下尿路重建的患者;留有导尿管的患者。对于这些群体,使用PubMed搜索对指南进行更新。
疾病处理
没有确定危险因素的患者
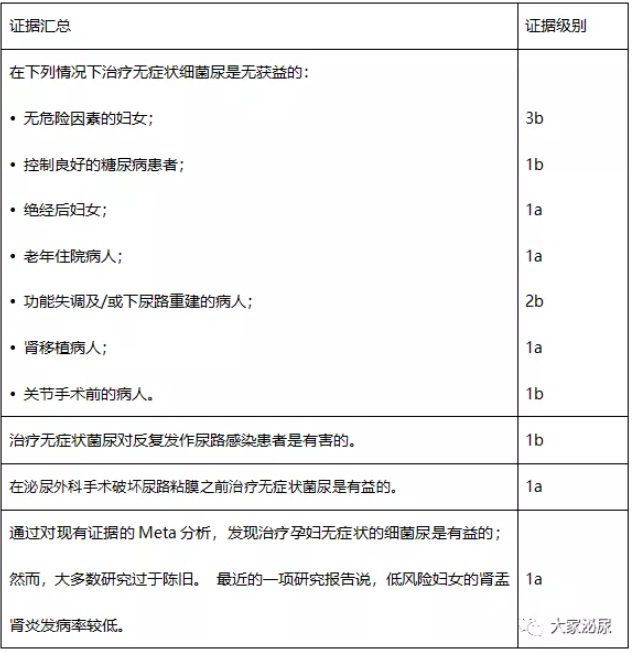
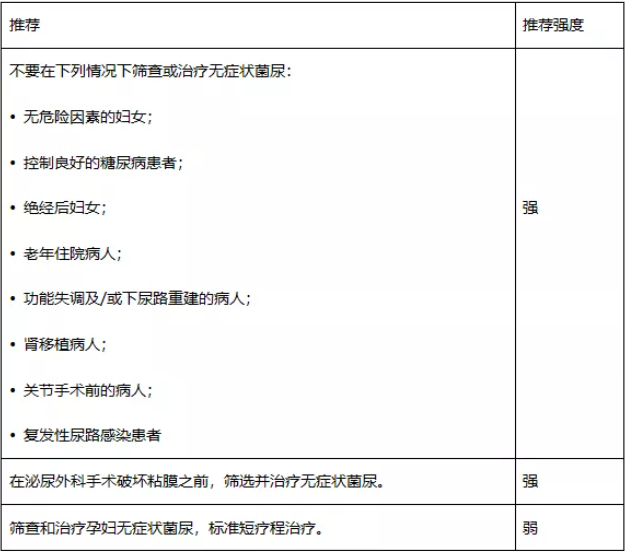
无症状菌尿不会引起肾脏疾病或损害。只有一项前瞻性,非随机性研究调查了成人、非糖尿病、非妊娠妇女治疗ABU的疗效,并发现症状性UTIs的发生率没有差异。此外,由于已证明在大多数高风险患者亚组中无需治疗ABU,因此专家组一致认为,这些亚组的结果也可用于没有确定危险因素的患者。因此,对于没有危险因素的患者,不建议对ABU进行筛查和治疗。
健康人群ABU和复发性UTI的患者
一项RCT研究了ABU治疗对没有明确危险因素的复发性症状性UTI的女性患者的疗效,并证明与未治疗的患者相比,ABU的治疗增加了随后有症状UTI发作的风险(RR 0.28、95 %CI 0.21至0.38;n = 673)。自发形成ABU的这种保护作用可作为预防女性复发性UTI的一部分。因此,不建议治疗ABU。
妊娠期妇女
1、ABU的治疗对孕妇有利吗?
十二篇随机对照试验,将ABU抗菌药物治疗与安慰剂对照或不使用安慰剂对照进行比较,确定了不同的抗菌药物剂量和方案,十篇随机对照试验在1988年之前发表,2015年发表一篇。有11项RCT(n = 2,002)报告了有症状的UTI发生率。与安慰剂或不进行治疗相比,抗菌药物治疗显著减少了症状性UTI的数量(平均RR 0.22,95%CI 0.12至0.40)。
六篇随机对照试验报告了解决细菌尿的方法。与安慰剂相比,抗菌药物治疗可有效缓解细菌尿(平均RR 2.99,95%CI 1.65至5.39;n = 716)。八项随机对照试验报告了低出生体重的发生率,与安慰剂或不进行治疗相比,抗菌药物治疗明显降低新生儿低出生体重的发生率(平均RR 0.58,95%CI 0.36至0.94;n = 1689)。四项随机对照试验报告了早产的比率,与安慰剂或不进行治疗相比,抗菌药物治疗的新生儿早产率较低(平均RR 0.34,95%CI 0.18至0.66;n = 854)。
根据抗菌药物治疗对母婴的有益作用,应筛选孕妇并进行ABU治疗。但是,专家组想强调的是,大多数可用的研究方法学质量较低,范围是60到80年代。从那时起,诊断和治疗方案以及获得医疗服务的机会发生了巨大变化。所以,这一推荐的证据级别很低。在一项方法学质量更高的最新研究中,抗菌药物治疗的效果并不明显。因此,对孕妇患者建议参考有关的国家建议。
2、妊娠中应使用什么疗程来治疗ABU?
通过16项随机对照试验比较不同抗菌药物治疗ABU孕妇的疗效。研究之间存在显著的差异。研究比较了不同的抗菌药物方案或疗程不同的相同的抗菌药物方案。治疗疗程从单剂到连续治疗(直至分娩)不等。出于实际目的,以前由Widmer等人发表的Cochrane评论使用的分组策略经过一些修改后被采用。通过以下治疗组进行比较:
1. 单剂量(单日);
2. 短期治疗(2-7天);
3. 长期治疗(8-14天);
4. 连续治疗(直至分娩)。
九项研究比较了单剂量和短期治疗,一项研究比较了单剂量和长期治疗,还有一项研究比较了长期治疗和连续治疗。由于目前的实践中未使用长期和连续的抗菌药物治疗,因此仅提出了将单剂量与标准短期治疗相比较的研究。
单剂量与短期治疗对比
三项随机对照研究报告了有症状的UTI发生率,两个疗程之间无显著差异(平均RR 1.07,95%CI 0.47至2.47;n = 891)。九项随机对照研究报告对于有效解决细菌尿,两个疗程之间无显著差异(平均RR 0.97,95%CI 0.89至1.07;n = 1,268)。六项随机对照研究报告了不良反应的发生率,与短期治疗相比,单剂量治疗的副作用明显更少(平均RR 0.40,95%CI 0.22至0.72;n = 458)。三项随机对照研究报告了早产率两个疗程之间无显著差异(平均RR 1.16,95%CI 0.75至1.78;n = 814)。一项随机对照试验报告了低出生体重的发生率,与短期治疗相比,单剂量期间低出生体重的婴儿明显要多(平均RR为1.65,95%CI为1.06至2.57;n = 714)。
根据数据分析,单剂量治疗的副作用显著降低,而低出生体重的发生率明显更高,因此,妊娠期ABU应采用标准的短期治疗。但是应该强调的是,支持该建议的科学证据的总体质量很低。
有明确危险因素的患者

1、糖尿病
据报道,即使糖尿病得到很好的控制,它也与较高的ABU发生率相关。一项随机对照研究证明,根除ABU并不能降低糖尿病患者出现有症状的UTI和感染并发症的风险,而且两组第一次出现有症状UTI发作的时间也相似。此外,未经治疗的ABU与糖尿病肾病无关。因此,不建议在控制良好的糖尿病患者中进行ABU的筛查和治疗。但是,糖尿病管理不善是有症状尿路感染以及感染并发症的危险因素。
2、绝经后妇女中的ABU
老年妇女的ABU发生率增加。四项随机对照试验比较了绝经后女性人群中使用不同剂量抗菌药物和治疗方案的ABU治疗与安慰剂对照或不治疗的比较。这些研究中的女性大多住在疗养院,这可能会使这一分析结果产生偏差。三项随机对照试验报告了症状性UTI的发生率(平均RR 0.71,95%CI 0.49至1.05;208名女性)和细菌尿的消退(平均RR 1.28,95%CI 0.50至3.24;203名女性),抗菌药物治疗对其无明显益处。因此,绝经后妇女的ABU不需要治疗,应与绝经前妇女一样进行管理。
3、老年住院患者
在老年住院患者中ABU的发生率为15-50%。在患有多种疾病和精神状态恶化的患者中,很难将ABU与症状性UTI进行鉴别诊断,这很可能是不必要的抗菌药物治疗的原因。七项随机对照试验比较了使用不同抗菌药物剂量和方案的老年患者的ABU治疗与安慰剂对照或不治疗的情况。
三项随机对照研究报告了有症状的UTI发生率。与不治疗和安慰剂相比,抗菌药物治疗在降低症状性UTI发生率方面无明显益处(平均RR 0.68,95%CI 0.46至1.00;n = 210)。六项随机对照试验报告了解决细菌尿的方法,与安慰剂相比,抗菌药物治疗对ABU的治疗没有益处(平均RR 1.33,95%CI 0.63至2.79;n = 328)。一项随机对照试验比较了该患者组在根除ABU前后的尿失禁发生率,未发现抗菌药物治疗有效。因此,在该患者组中不建议对ABU进行筛查和治疗。
4、肾移植患者
两项随机对照研究和两项回顾性研究比较了在肾脏移植患者中抗菌药物治疗与不治疗的效果。两项随机对照试验的Meta分析未发现抗菌药物治疗在减少症状性UTI方面有好处(RR = 0.86,95%CI 0.51至1.45;n = 200)。两项回顾性研究得出了相同的结论。此外,在长达24个月的长期随访中,ABU清除率、移植肾失功或肾功能变化均无显著差异。因此,不建议在肾脏移植患者中治疗ABU。
5、功能失调和/或下尿路重建的患者
下尿路功能障碍(LUTD)的患者(例如多发性硬化继发的神经源性膀胱患者,脊髓损伤患者,膀胱排空不完全患者,新膀胱和回肠膀胱术患者,使用清洁间歇导尿(CIC)的患者以及有回肠流出道,原位膀胱和可控膀胱的患者常被细菌定殖。研究表明这些患者在ABU治疗中无获益。此外,在未自发出现ABU的LUTD患者中,用ABU菌株(大肠埃希菌83972)的刻意定殖已显示出对症状复发的保护作用。因此,不建议在这些患者组中进行ABU的筛查和治疗。如果这些患者出现复发性症状性尿路感染,必须在治疗之前考虑自发形成的ABU对下尿路感染的潜在保护作用。
6、留置导尿管的病人
留置导尿管或耻骨上导管和肾造瘘管的患者必然成为ABU的携带者,抗菌药物治疗没有任何益处。这也适用于留置输尿管支架的ABU患者。不建议常规治疗导管相关性菌尿。
7、接受导管置入/更换的ABU患者
在接受简单尿道导管置入/更换的患者中,ABU不被认为是危险因素,因此不应进行筛查或治疗。在肾造瘘管和输尿管支架置入/更换的患者中,ABU被认为是出现感染并发症的危险因素。因此,建议在手术前进行筛查和治疗。
8、免疫功能低下和重病患者,念珠菌患者
这些患者组必须个体化考虑,并且在每种情况下都应考虑筛查和治疗ABU的益处。无症状的念珠菌尿患者可能,但是不一定有潜在的异常或缺陷,不推荐治疗无症状念珠菌。
泌尿外科手术前

在未进入尿路的诊断和治疗中,通常不将ABU视为危险因素,并且不认为必须进行ABU筛查和治疗。然而,在进入尿路并破坏粘膜的手术中,尤其是在泌尿外科内窥镜手术中,菌尿是绝对的危险因素。
两项随机对照研究和两项前瞻性非随机研究比较了经尿道前列腺或膀胱肿瘤切除术前抗菌药物治疗与不治疗的效果。两项随机对照研究的Meta分析中与未治疗组相比,抗菌药物治疗显著减少了术后症状性UTI的发生(平均RR 0.20,95%CI 0.05至0.86;n = 167)。在两项随机对照研究中与未进行治疗者相比,进行抗菌药物治疗的情况下,术后发热和败血症的发生率也显著降低。一项RCT研究,对脊髓损伤患者进行非急症泌尿外科内窥镜手术,结果发现单剂量或3-5天短期术前抗菌药物治疗ABU,术后UTI发生率无显著差异。
因此,在进行这种干预之前必须进行尿液培养,如果是ABU,建议进行术前治疗。
骨科手术前
一项随机对照研究(n=471)和一项多中心队列研究(n=303)比较ABU的治疗与骨科手术(髋关节置换术/关节成形术或全膝关节置换术)前的治疗。这两项研究都没有显示抗菌药物治疗在人工关节感染方面获益(分别为3.8%对0%和3.9%对4.7%)。队列研究报告术后症状性UTI发生率无显著性差异(0.65%与2.7%)。因此,在关节置换手术之前,不推荐治疗细菌尿。
药物管理
如果决定根除ABU,可以根据性别、医疗史和复杂因素的存在,选择与症状相似的非复杂或复杂性尿路感染相同的抗菌药物和治疗疗程。治疗应该是个体化的,而不是经验性的。
随访
目前还没有关于ABU治疗后随访的研究。
关于ABU处理的证据和推荐汇总
本文来源于:2020版EAU指南。