
术前患者评估
尿液分析和尿培养敏感性试验
指南建议在SWL术前进行尿液分析和中段尿培养及药敏试验。如果存在菌尿或脓尿(尤其是亚硝酸盐试验阳性),应在SWL前根据尿培养药敏试验,对患者进行治疗。在SWL手术当天进行尿液分析,以排除潜在的尿路感染。
SWL术前影像
指南强调腹部X线平片(KUB)和超声检查足以评估SWL指征选择。但是指南也认为NCCT成像是最为精准的结石诊断影像,可准确测定结石负荷、结石密度、皮肤至结石的距离、尿路扩张程度以及肾实质的形态学状态。此外,增强CT可提供有关结石位置和肾脏集合系统解剖结构的详细信息,尤其是在肾盏憩室和实质钙化等复杂病例的鉴别应用。
术前用药
抗生素预防和尿路感染治疗
指南建议尿培养阳性患者,应根据尿培养药敏试验结果给予抗生素;无菌尿患者,无需预防性使用抗生素。对于放置肾造瘘管者,有必要进行抗生素预处理;而留置支架者,偶尔也需要使用抗生素,但是并非常规。对于菌尿风险较高的患者,如长期留置导管或感染性结石,应给予抗生素。
抗血栓治疗患者管理
SWL被归类为出血风险较高的手术,SWL术前应中断抗血栓治疗,以减少出血的风险。在接受抗凝治疗的患者中,建议停用口服抗凝药物,只有血栓栓塞事件风险高的患者,才需要桥接。抗凝治疗停止的时间主要取决于维生素K拮抗剂(华法林、Acenocoumarol)的INR值,以及直接口服抗凝药物(达比加群、利伐沙班、阿哌沙班、埃多沙班)的肾功能(表1)。口服抗凝治疗可在 SWL 后48~72h重新开始。
对于单纯预防抗血小板治疗的患者,应在SWL前7~10d停用阿司匹林。对于血栓形成风险低的患者,应在SWL前停止抗血小板治疗(阿司匹林7~10d,替格瑞洛3~5d,氯吡格雷5d,普拉格雷7d)。对于中高血栓风险患者,应推迟SWL手术,直到血栓风险较低。抗血小板治疗可在SWL后48~72h后重新开始。
围手术期补液
指南推荐肾结石SWL之前给予利尿剂(呋塞米),在SWL治疗期间持续输注0.9%氯化钠溶液,可以提高结石碎石效率。结石周围的液性环境有助于更好地SWL。
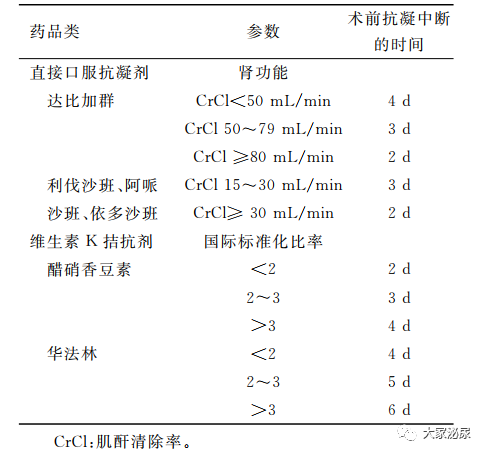
表1:术前停止抗凝治疗的常用时间
预置支架
指南不推荐SWL术前常规预置输尿管内支架,支架置入既不会增加SFR,也不会减少SWL术后对辅助治疗的需求。此外,输尿管内支架常导致下尿路症状(LUTS)。然而,有证据表明,内支架置入可降低SWL术后输尿管石街发生的风险。对于直径>20mm或结石表面积>200~300mm2的结石,SWL术前可考虑置入输尿管内支架。
术中镇痛和麻醉
SWL治疗需要有充分的镇痛。非留体抗炎药(NSAID)、阿片类药物均有较好的镇痛作用。全身麻醉是SWL的安全选择,可以提高SWL的靶向性。全身麻醉是婴幼儿或极度焦虑患者的首选策略。此外,包括视听或音乐分散注意力在内的补充治疗在降低SWL期间的镇痛需求和患者焦虑方面,具有较好的作用。在SWL治疗过程中吸氧,可以避免某此止痛药诱发的低氧饱和度。
患者体位、结石定位和监测
患者体位
指南首推患者采用舒适稳定的仰卧位。若为台下位波源碎石机,治疗输尿管远端结石和盆腔内结石时,可采用俯卧位。荟萃分析表明,对于输尿管下段结石,仰卧位SWL对比俯卧位可以提高SFR。肾脏呼吸移动或患者移位,会致结石移出冲击波焦点,从而导致碎石效率降低,因此稳定舒适的患者体位,对于取得较高的碎石效果至关重要。
结石定位
指南推荐X线或超声作为SWL术中结石定位手段。在SWL治疗过程中,由于目标结石可能会在术中发生移位,治疗过程中需反复确认结石位置,每300~500次冲击后,需要重复定位1次或使用超声持续监视。
辐射管理
治疗期间应考虑透视时间、距离、模式设置和屏蔽,实现ALARA原则,以减少患者的辐射暴露。减少辐射剂量的措施包括间歇性透视、使用准直器、减小辐射场、设置剂量水平、脉冲透视,以及操作人员培训等。
治疗参数
指南建议优化冲击波治疗参数的设定。推荐冲击频率为80~90次/min,并应用“步进式增能技术”逐级提高能量。“间隙休息法”主要应用于肾结石SWL,冲击100~500次,暂停3min,然后使用临床剂量的冲击波,既有利于提高碎石效率,又可减少肾出血的发生率。单期冲击次数不超过2000~4000次。糖尿病、年龄>65岁、肾功能受损或肾积水患者,尤其是小儿患者需适当降低冲击波的次数。
碎石策略
指南推荐无气泡耦合,对于实现良好和高效的能量传输非常重要。有证据表明,耦合区域含有2%的气泡时,SWL碎石效率则降低20%~40%。此外,应避免冲击波路径中有肠道积气。
辅助治疗
药物排石治疗
使用α受体阻滞剂(如坦索罗辛)可改善SWL术后的结石排出。多数随机对照试验和几项荟萃分析证实,SWL治疗肾、输尿管结石后,使用α受体阻滞剂可促进结石排出。另外,使用α受体阻滞剂也可以减少对额外止痛药的需求。但是α受体阻滞剂的类型与排石率无关。
体位排石疗法
机械叩击和利尿联合应用,可以促进SWL术后碎石的排出,并提高SFR。Meta分析结果显示,机械叩击、利尿、体位倒置(PDI)和体外物理振动排石(EPVL)是安全有效的方法,有助于SWL术后的碎石排出,尤其是对于肾下盏结石。
SWL复治间隔
指南推荐肾结石SWL复治间隔不应少于1~2周。然而对于输尿管结石,可以术后次日复碎。
输尿管镜术
输尿管镜术被视为SWL术后持续存在的梗阻性结石碎片的治疗选择。多发结石碎片嵌顿在输尿管黏膜中,通常与后续发展的输尿管狭窄有关。对于SWL抵抗的肾结石,输尿管软镜碎石成功率高,且并发症发生率低。
清石率评估
KUB和超声检查足以评估SWL的术后SFR,而低剂量CT可提供最准确的无石状态信息。术后评估结石清除的时间节点应为SWL术后2~3个月。
来源:吕建林,钟文,曾国华.《国际尿石症联盟冲击波碎石指南》解读[J].临床泌尿外科杂志,2023,38(02):81-85.