
【病例资料】
男性,68岁,2018年5月“因尿频尿急伴肉眼血尿1月“就诊。
PSA 72.72 ng/ml,碱性磷酸酶(ALP)114 u/L。
MRI:盆腔前列腺后部及膀胱三角区、左侧壁等可见大片状软组织信号影,侵犯直肠,伴双侧髂血管走行区及主动脉旁淋巴结转移。
穿刺活检病理报告显示:左侧叶6/6针阳性,右侧叶6/6针阳性,神经内分泌前列腺癌;免疫组化:PSA(-),CgA(+),SYN(+),INSM1(+)。
ECT全身骨显像:右侧髂骨显像剂异常浓聚灶,考虑肿瘤骨转移可能大;右侧第9肋椎关节及T11双侧椎小关节显像剂浓聚灶。
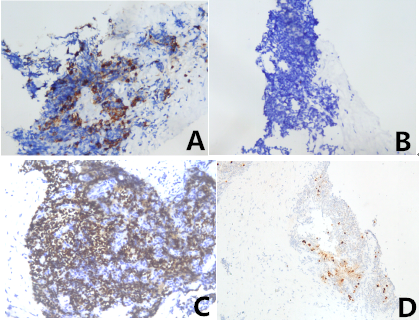
A:免疫组化CgA 阳性;B:免疫组化PSA 阴性;C:免疫组化AR 阳性;D:免疫组化INSM1 阳性
2018年6月,患者于仁东医学接受基于外周血循环肿瘤DNA(ctDNA)的普晟康TM-前列腺癌精准诊疗基因检测,结果显示AR基因扩增2.13倍,CDK4基因扩增1.99倍。

基因检测结果解读
AR基因
编码雄激素受体(AR),AR属于核受体超家族中的类固醇受体。AR一般由四个结构域组成:N端转录激活区、DNA结合区、铰链区和配体结合区。AR基因发生扩增或p.L702H/p.T878A/p.T878S点突变,这些突变都位于AR基因的配体结合区域,是去势抵抗型前列腺癌患者的热点突变形式,属于功能性获得激活突变,提示患者可能对阿比特龙/恩杂鲁胺耐药。
CDK4基因
编码细胞周期蛋白依赖性激酶4,是调节细胞周期中DNA复制期和有丝分裂期的酶类。细胞周期失控是癌症的一个标志性特征,而CDK4在许多癌症中过度活跃,导致细胞增殖失控。帕博西尼是细胞周期蛋白依赖性激酶4和6(CDK4/6)抑制剂,能够选择性抑制细胞周期蛋白依赖性激酶4和6(CDK4/6),恢复细胞周期控制,阻断肿瘤细胞增殖。帕博西尼主要获批用于局部晚期或转移性的乳腺癌,但有研究发现,伴有CDK4和CCND1基因突变的晚期前列腺癌患者对于帕博西尼的治疗敏感,表明一些前列腺癌患者或许可从现有的乳腺癌药物治疗中获益。
【临床治疗方案】
患者即刻接受药物去势治疗(醋酸亮丙瑞林),并监测血清睾酮降低至去势水平。并于2018年6月起接受依托泊苷联合顺铂(EP方案)3周方案化疗,同时使用唑来膦酸行骨修复治疗。累积化疗6次,治疗期间患者耐受性良好。EP方案化疗第3周期PSA降至0.73 ng/ml,第6周期PSA降至0.22 ng/ml。但第3周期后骨全身显像发现,骨转移范围及浓聚程度均明显增加,ALP最高升至534 u/L,考虑患者症状学及局部病灶反应良好,可能出现治疗引起的“骨闪烁”现象,继续原方案治疗。至第6周期骨转移灶数量逐渐减少,活性降低,病灶稳定,ALP也逐步降至113 u/L。
根据ctDNA基因检测结果,患者于2018年11月20日起继续在ADT+骨修复治疗的基础上,加用帕博西尼治疗,治疗方案以28天为周期,125 mg Qd 口服21天,停药7天。治疗期间,未出现不良反应。帕博西尼治疗后3个月骨扫描提示骨转移灶数量持续明显减少,浓聚程度减低;PSA继续下降至0.21 ng/ml,ALP降至76 u/L。截至2019年6月,治疗随访满1年,PSA持续下降至 0.05 ng/ml,ALP 59 u/L,盆腔MRI及骨全身显像提示病灶稳定。

A:化疗第3周期后前列腺病灶明显萎缩;B:帕博西尼治疗3个月后前列腺病灶进一步缩小
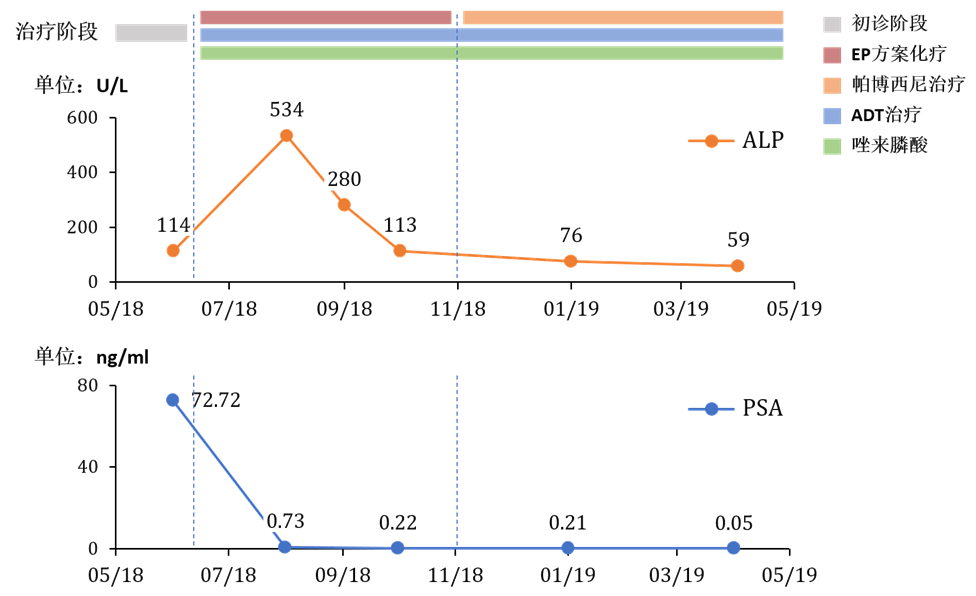
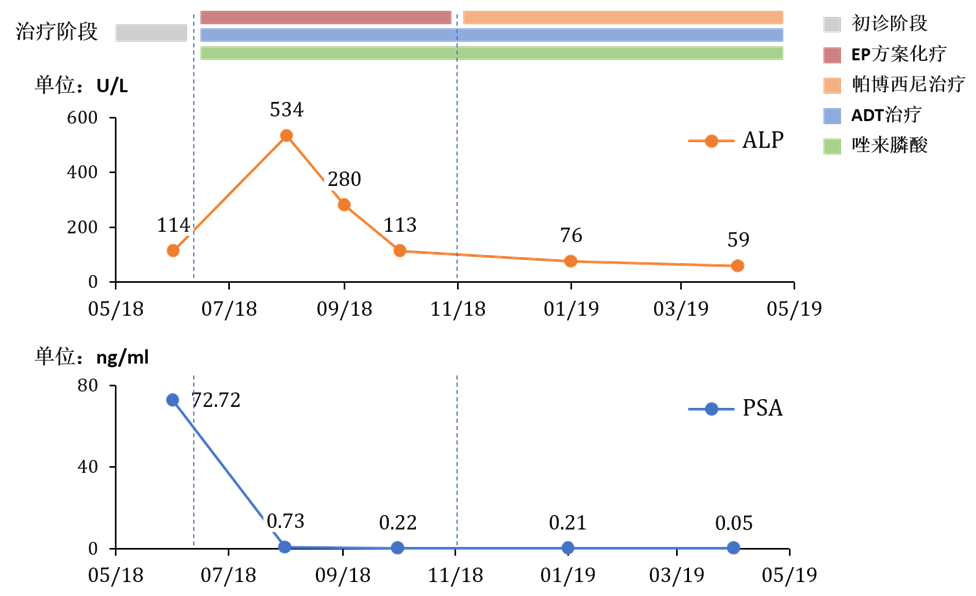
患者治疗各阶段ALP、PSA的变化
【临床评语】
神经内分泌前列腺癌(NEPC)是前列腺癌中的特殊病理亚型,主要分为原发性和继发性两种类型,前者通常通过前列腺穿刺或者手术标本明确诊断,包括小细胞癌、大细胞癌以及类癌等,后者常见于接受前列腺癌内分泌治疗失败的患者。
NEPC的系统治疗主要以铂类为基础的化疗为主;对于混合型NEPC,需联合雄激素去除治疗作为基础治疗。总体上,NEPC恶性程度强,转移率高,预后较差,中位生存时间仅10个月左右,5年生存率<1%。
前列腺癌呈明显的肿瘤异质性,应用患者个体基因组、转录组、蛋白质组或代谢组学信息开展分子分型并选择最佳治疗方案是前列腺癌精准诊治的发展方向。NEPC目前尚无有效治疗方式,亟需基于个体分子特征的精准治疗方案,以提高患者的生存质量及生存率。现有研究发现TP53或RB1基因改变是NEPC的特异基因改变,同时伴随DNA修复基因缺陷等其他分子作用通路改变,导致对雄激素去除治疗、新型内分泌治疗、多西他赛化疗等前列腺癌标准治疗耐药。
本例患者病理检查提示典型的神经内分泌前列腺癌特征,通过外周血ctDNA多基因检测发现,AR基因扩增提示阿比特龙疗效不佳,但CDK4基因扩增则带来了潜在的治疗靶点。患者接受EP方案化疗后使用帕博西尼治疗,在PSA控制、影像学和临床症状学上都得到较为满意的疗效。
上海交通大学医学院附属仁济医院泌尿科前列腺肿瘤诊治团队从前列腺癌早期诊断率低、易治疗抵抗、缺乏生物标志物等临床突出问题入手,以前列腺癌患者的全程精细化管理为导向,创新研究了前列腺癌早期诊断系列技术,建立了多学科协作下前列腺无痛精准穿刺日间模式;率先开展前列腺癌靶向冷冻消融手术和以新辅助化疗为特色的个体化综合治疗;原创性设计前列腺癌特异分子诊断多基因组合物,牵头全国多中心转移性前列腺癌分子分型和精准治疗研究;率先提出INSM1等新型神经内分泌分化诊断标志物;系统深入开展前列腺癌进展转移耐药的分子机制和靶向干预研究,取得一系列原创性研究成果,形成了前列腺癌诊治的“仁济泌尿”模式。
对于NEPC,我们探索根据患者的分子检测结果和患者的临床特征,以及患者的体力和心理特征,通过多学科协作诊治团队,为患者提供个体化综合诊治,包括EP方案化疗、靶向药物治疗、免疫治疗、以及放疗和冷冻消融等针对具体病灶的能量治疗;安排专人开展NEPC患者的全程管理,为这类最难治的前列腺癌患者,提供最好的临床诊疗服务。我们希望通过团队的努力,为中国NEPC的精准诊治,提供“仁济泌尿”经验。
【点评专家】

董柏君,博士,硕士生导师。
上海交通大学医学院附属仁济医院泌尿科副主任医师,美国MD安德森癌症中心博士后(2011-2013),上海泌尿外科青年委员会副主任委员,中华泌尿外科青年委员会转化学组副组长,中国临床肿瘤学会前列腺癌专家委员会委员,中国抗癌协会肿瘤介入消融专家委员会委员,中国医师协会泌尿外科医师分会青年委员,《中华泌尿外科杂志》通讯编委,国际冷冻学会委员。
专业方向:泌尿系肿瘤特别是前列腺癌的早期诊断和微创治疗,擅长前列腺的精准靶向穿刺;前列腺癌冷冻消融手术等微创治疗;前列腺癌的分子诊断和精准诊疗;泌尿系肿瘤的个体化综合治疗
获国家自然科学基金项目1项,省部级项目3项,局级项目2项,以第一或通讯作者发表SCI收录论文33篇,获2017年上海市人才发展资金资助。
门诊时间:
每周一上午,专家门诊,地址:仁济东院13号楼5楼
每周一下午,特需门诊,地址:仁济东院9号楼3楼
每周四下午,特需门诊,地址:仁济西院6号楼4楼
【关于仁东医学】
仁东医学致力于践行精准医疗,依托于特有的基因检测技术和多维度检测平台,始终坚持用先进可靠的技术为临床服务,助力临床转化研究和应用,辅助临床关键决策。
在临床转化研究和技术体系开发上,深耕肿瘤精准免疫伴随检测相关技术和液体活检技术,通过组学数据与临床表型数据及药物疗效随访数据相结合,打造三位一体的精准诊疗的临床闭环,探索肿瘤免疫诊疗的评价标准及评价体系,实现临床转化,协助临床医生和患者制定合适的治疗方案。
在辅助临床关键决策的上,仁东医学专注打造细分癌种精准诊疗全程化管理闭环,在以前列腺癌为代表的泌尿肿瘤、肺癌、结直肠癌等细分癌种领域,利用自身在精准免疫治疗和液体活检等方面的技术优势和多维度数据挖掘分析能力,和临床医生共同开发特色产品,同时引进国内外前沿科学技术,快速实现临床转化应用,满足临床从早期筛查到预后诊断再到晚期个体化用药的全程管理,提供给临床医生和患者整体解决方案。