
沙眼衣原体的实验室检查包括病原学方法和非病原学方法。病原学方法包括衣原体直接镜检、衣原体培养、衣原体抗原检测(免疫层析法、酶联免疫法和直接免疫荧光法)、衣原体核酸检测(包括核酸探针杂交和PCR);非病原学方法包括衣原体抗体检测(用衣原体抗原检测血中特异的衣原体抗体)、组织病理和尿白细胞计数。本篇内容主要介绍分离培养与鉴定、药敏试验、抗体检测。
1.分离培养与鉴定
细胞培养法用于分离培养衣原体,敏感性70%~90%,特异性达99%,此法对技术和设备要求较高且费用昂贵,培养有一定难度,也可能出现假阴性。因此不适合大样本病例。
(1)鸡胚分离培养
1907年捷克学者Harberstaedter和von Prowazek发现衣原体开始,各国学者都致力于衣原体的分离纯化,但半个世纪内,由于有可能将某些发光颗粒(白细胞、上皮细胞、色素颗粒)、细菌和酵母菌误认为沙眼衣原体,因此此法对于实验人员的技术水平要求较高。以后,我国著名微生物学家汤飞凡教授用鸡胚分离的经典方法首次分离成功,从而将衣原体的研究推向了新的高潮。卵黄囊培养对衣原体的早期分离功不可没,但阳性率低,自有细胞培养后,临床基本不再使用。
(2)细胞分离培养
C.t是专性的细胞内寄生物,它只能在细胞中生长,McCoy细胞(小鼠成纤维瘤细胞)提供了衣原体生长繁殖的必备条件,因此,常用它来进行培养和检测。传统的细胞培养法阴性标本盲传一代后仍为阴性,即确诊为阴性。然而有研究报道在一些有经验的实验室,增加传代培养的次数会明显提高沙眼衣原体泌尿生殖道感染的检出率。目前,单层细胞和培养基均有商品供应,虽费用较高,但很容易获得,另外常用的还有HeLa229细胞、BHK21细胞、MCF7,HaCaT细胞和HL细胞株等。细胞培养法一直是沙眼衣原体实验室检查的金标准,然而由于敏感性相对较低,不同实验室检出的阳性率差别较大,而且耗时、费钱,需要一定的实验设备,不适用于临床门诊中大量患者的实验室检查。
(3)衣原体微量快速培养法
很多学者对衣原体细胞培养方法做了改进,细胞培养由玻璃瓶改为试管,由试管改为微量快速的96孔板,同时也有改为适用于一般实验室的平皿法。
2.药敏试验
日本化学疗法学会1992年建立的衣原体最低抑菌浓度(MIC)测定方法是参照衣原体属国际通用的测定法而制定的标准法,在我国尚未建立衣原体的药敏试验标准法。
3.抗体检测
人体感染衣原体后,产生相应抗衣原体抗体,检测这些特异性抗体可确定有无衣原体感染。检测血清抗体不同种类的临床意义也不尽相同。抗衣原体IgM抗体在成人生殖道感染并不常见;抗衣原体IgG抗体阳性率在性活跃人群高,尽管可以无活动性感染,既往感染足以引起阳性;而衣原体特异性血清IgA抗体则与疾病活动存在统计学相关性。用于各型衣原体感染的血清学试验包括补体结合试验、微量免疫荧光试验、间接免疫荧光和酶免疫吸附试验等。微量免疫荧光试验和补体结合试验常用。血清学方法对诊断生殖道衣原体感染的合并症有意义。患输卵管炎或肝周围炎的女性或患附睾炎的男性患者血清抗体滴度非常高。此外,用酶免疫法测定衣原体抗体和微量免疫荧光法一样敏感,但不能用于新近感染。
血清学试验的诊断价值有局限性:①到目前为止还没有一种试验能完全适用于所有种类衣原体感染;②由于感染早期症状较轻微,往往错过急性期标本的采集时间;③由于血清抗体可持续很长时间,单一血清标本检测到的抗体只能说明以前感染过衣原体,只有当恢复期血清抗体与急性期抗体相比滴度有4倍增高并伴有临床症状时才支持目前有衣原体感染。由于敏感性、特异性、预测值不够理想,血清学检查不建议作为临床诊断疾病的活动性的手段。
目前没有一个同时具备快速、特异性、敏感、价廉等特点的检测,再加上沙眼衣原体泌尿生殖道感染临床表现隐匿,及时诊治变得很困难。目前的检测标本采集主要是尿道和生殖道分泌物(表1、表2),而近年很多研究提示,衣原体感染的胃肠道定植可能是衣原体感染复发的重要原因,衣原体感染标本采集的困难也是衣原体诊治难点之一。
不同部位标本化验方法的选择:
表1:男性衣原体泌尿生殖道感染诊断
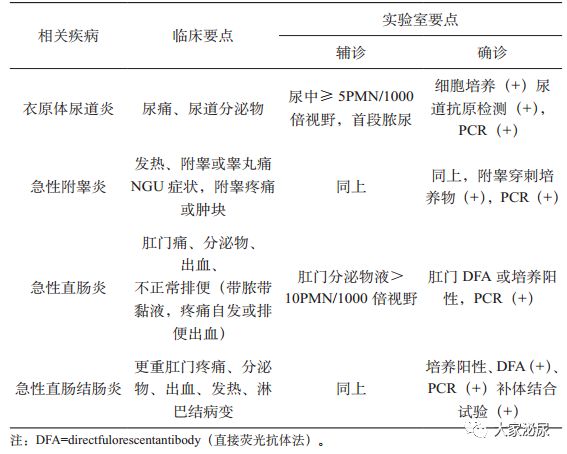
表2:女性衣原体泌尿生殖道感染诊断

需要强调的是:尽管我们在男性前列腺、附睾、盆腔、输卵管部位需要发现衣原体,才能确定这些部位的病变是由衣原体感染引起,但实际上发现病原菌的概率并不高。更多的研究证实这些部位的病变更多的是由于衣原体反复感染激发出的免疫病理改变,而确定这些免疫病理改变确实由衣原体引起还需要进一步深入研究。