
老年女性腰腹部疼痛入院,CT和MRI均提示左侧肾盂病变,术前考虑肾脏恶性肿瘤合并瘤栓,但术后病理却并非如此!一探究竟......
【病例资料】
患者女性,62岁,因“左侧腰腹部疼痛3月余”入院。
体格查体
全身浅表淋巴结未触及肿大,双侧肾区无叩击痛,双侧肋脊角无压痛。患者既往体健,无手术外伤史,无传染病及家族遗传史。
实验室检查
尿常规:尿潜血(+++),红细胞计数2163个/μL;血常规、血肌酐、尿素氮、癌胚抗原、甲胎蛋白、糖类抗原均在正常值范围。
辅助检查
计算机断层扫描(CT)+三维重建显示:左侧肾盂输尿管移行部占位性病变,为囊状低密度影,边界欠清晰,约3.5 cm×2.5 cm,增强扫描见强化;左侧输尿管上段管壁增厚,多考虑肿瘤性病变,并左侧肾盂肾盏积水、输尿管扩张,右肾未见异常;腹膜后未见异常肿大淋巴结(图1)。

图1:CT增强扫描动脉期
磁共振成像(MRI):左侧肾盂及输尿管上段见一约4.0 cm×2.8 cm×4.3 cm不规则的等稍短T1、长稍短T2混杂信号肿块影,增强扫描呈不均匀弱强化,边缘及分隔明显强化,左侧肾静脉见混杂信号填充,呈弱强化,腹膜后未见明显淋巴结影;右肾、输尿管未见异常,多考虑肿瘤性病变,左侧肾静脉瘤栓形成(图2)。
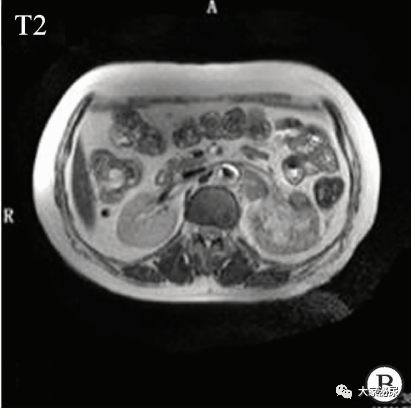
图2:MRI
膀胱镜检:未见异常。
【诊疗经过】
术前诊断为:左肾盂恶性肿瘤、左侧输尿管转移并左肾静脉内瘤栓形成。
全身麻醉下行达芬奇机器人辅助腹腔镜下左肾+左输尿管+左输尿管开口的部分膀胱切除术+左肾静脉Ⅰ级瘤栓取出术,术后病检报告(图3):①(左肾)窦组织细胞增生(Rosai-Dorfman);②(左侧输尿管断端)慢性组织炎,未见癌;③(腹主动脉淋巴结)淋巴结13枚,未见转移癌(0/13);④(肾门周围脂肪组织)查见淋巴结3枚,未见转移癌(0/3)。
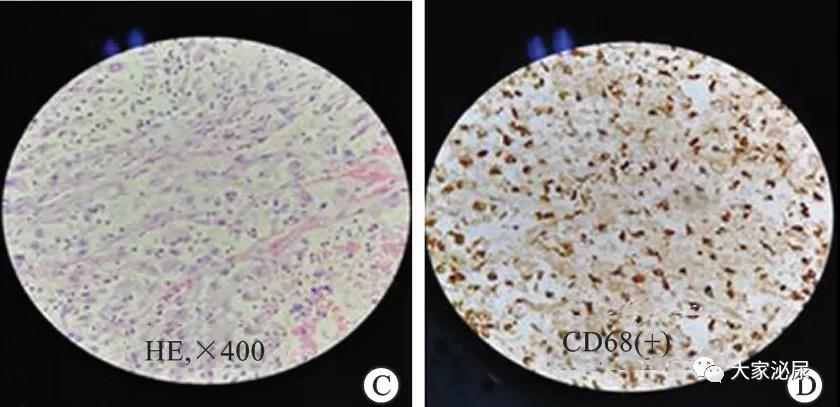
图3:患者病理镜下观
C:HE,×400;D:免疫组化CD68(+),×400
【讨论】
K-RDD诊断和鉴别诊断
早在1969年,ROSAI和DORFMAN首次描述了一种以淋巴窦组织细胞增生伴有巨淋巴结表现的疾病,命名为Rosai-Dorfman病(肾脏罗道病)。K-RDD缺乏临床及影像学特异性表现易误诊而导致丢肾,所以临床上应与肾脏、肾盂恶性肿瘤相鉴别。
肾脏、肾盂恶性肿瘤与吸烟等因素有关,K-RDD可能与病毒感染、免疫功能紊乱等相关。
肾盂癌男女发病率约3:1,而K-RDD则以女性患者居多。
肾脏恶性肿瘤临床上常表现为腰痛(60.5%)、血尿(45.6%)、高血压(12.7%)等,而K-RDD患者可有皮肤、颈部、腹膜后、腹股沟淋巴结处无痛性肿大,合并红细胞沉降率增快,白细胞增多、高球蛋白血症。
本例患者术前平扫CT值测定类似肾肿瘤,无鉴别意义,但肾脏恶性肿瘤增强CT动脉期可有不同程度的强化、实质期强化程度减弱,肿瘤处可有“快进快出”的特征,而本例患者的增强CT上呈现出“慢进慢出”的特点与之区别明显。另外,合并有静脉瘤栓形成的肾盂恶性肿瘤影像学的误诊率并不低,所以当影像学检查发现肾脏恶性肿瘤合并瘤栓时,不能单凭影像学结果就行手术治疗,应借助输尿管软镜镜检+活检充分明确诊断后再决定是否调整手术方案,本例患者尿潜血(+++),红细胞计数2163个/μL,术前误诊可能由于诊断依据不够充分,以及定势思维的影响。
病理及免疫组织化学检查是诊断K-RDD的金标准(图3)。HE染色后可见淋巴结高度扩张,结内可见大量散在的巨大组织细胞、泡状核、数十个小淋巴细胞,称之为噬淋巴细胞现象或淋巴细胞进入现象,为该病特征性改变。免疫组化显示:窦性组织细胞S-100蛋白表达(+)、CD68(+)、CD1a(-),可与纤维组织细胞瘤及朗格汉斯细胞增生症相鉴别。
K-RDD治疗
K-RDD目前没有标准的治疗方案,外科根治性切除术是治疗及明确诊断的方式之一,由于该病为非恶性肿瘤性疾病,只通过穿刺活检也可明确诊断,所以综合治疗手段可能是更加合理的方法。
总之,K-RDD较为罕见,相关研究较少,所以该病的准确诊断、治疗原则、预后仍需进一步研究。
来源:马寅锐,孙洵(昆明市第一人民医院甘美医院泌尿外科).肾脏罗道病误诊为肾盂恶性肿瘤(J).现代泌尿外科杂志.2020,25(7):655-656.