
1.患者取截石位,全身麻醉是首选的方法,有利于肌松,减少闭孔反射。外阴部使用0.5%的聚维酮碘(碘伏)消毒,铺巾。
2.根据使用的电切设备选择相应冲洗液,例如甘露醇溶液或生理盐水等。
3.电切镜外鞘及闭孔器涂抹润滑油插入尿道。拔出闭孔器,电切镜进入外鞘,直视下进入膀胱,注意观察尿道有无病变,同时注意避免损伤尿道。
4.常规检查膀胱:先检查三角区和输尿管间嵴,找到输尿管开口,观察喷尿情况;然后整体检查膀胱:按照右侧壁、前壁、顶部(气泡)、左侧壁、后壁的顺序进行;观察肿瘤位置(图1-A)、大小(图1-B)、数目、是否有蒂、周围是否有卫星灶(图1-C),表面是否坏死(图1-D),钙化(图1-E);输尿管附近的肿瘤要注意肿瘤与输尿管开口的关系(图1-F)。

图1:观察肿瘤的大小、位置、数目、肿瘤坏死、钙化、与输尿管开口的关系
5.依据膀胱肿瘤的部位、大小、基底情况、与输尿管开口的关系等特点,制定切除策略,原则是切除肿瘤及其基底,范围达肿瘤周边1~2cm正常黏膜,深度达到肌层(图1),电切完毕可以清楚看见逼尿肌纤维。不同肿瘤特征,切除技巧有所不同。
A. 肿瘤较小、带蒂、基底显示清楚者:电切环伸至蒂的下方,直接从基底部切除肿瘤,将肿瘤及其深部肌肉一起切除。如果肿瘤非常小,可以先进行肿瘤活检病理检查,然后再电切,可以避免电切标本被烧灼而影响病理判断。
B.肿瘤体积大、带蒂、基底显露困难者:先从瘤体顶部依次切除肿瘤,然后再切除基底直至肌层。
C.肿瘤基底宽广者:先切除肿瘤,然后从肿瘤基底一侧开始,由远及近切除基底直至肌层(图2)。

图2:深达肌层
6.肿瘤切除后,先将切除的肿瘤标本收集送病理,再在肿瘤基底部切取一层标本单独送病理(图3),以便于判断肿瘤浸润深度,进一步还应切除肿瘤基底部周围1~2cm正常黏膜,切除黏膜应再次送病理。另外,建议在正常黏膜及前列腺部尿道取活检(图4)。

图3:膀胱肿瘤切除深度及范围
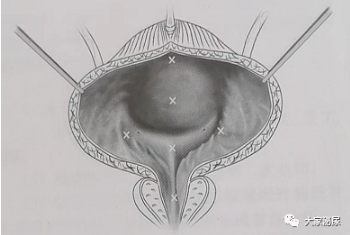
图4:肿瘤切除后正常黏膜进行活检的部位示意图
7.切除肿瘤及其周围黏膜后,创面需要仔细止血,关闭进出水,轻度充盈膀胱,观察创面是否出血。最后,使用冲洗或者钳夹的方法冲出肿瘤组织。术后常规保留导尿,有利于监测患者尿液颜色,评估术后出血情况,同时也有利于避免膀胱过度扩张,减少术后出血风险。术后出血风险较大的患者,需要留置三腔导尿管,以便膀胱冲洗。创面小、止血满意者可以不用膀胱持续冲洗。创面较大、或者有出血者,需要膀胱持续冲洗。
8.肿瘤切除术后应立即或早期进行膀胱灌注化疗,可以明显降低肿瘤复发率,例如使用丝裂霉素膀胱灌注。
来源:孙颖浩.《吴阶平泌尿外科学》.